Embora a medicina evolua a passos largos, uma área em específico ainda encontra algumas barreiras: a da saúde mental, em parte pela própria característica de sua “raiz” e seus desdobramentos emocionais. Mas outro fator que dificulta o avanço de tratamentos que visam oferecer mais controle e segurança para pacientes e familiares, é o preconceito.
Somando à “escola” da psiquiatria, baseada nas terapias e uso de medicamentos, a neurocirurgia tem oferecido caminhos para a estabilização de pacientes psiquiátricos graves. Indivíduos considerados de “alta periculosidade” para a sua família, sociedade, ou mesmo aqueles que geram grande desgaste por suas frequentes e violentas crises de comportamento, encontram importantes alternativas de controle em procedimento neurocirúrgicos ablativos.
Já entre as técnicas funcionais menos invasivas ou reversíveis, para diversos outros tipos de distúrbios mentais, estão os métodos neuromodulatórios – sendo estes ainda enquadrados como off-label.
O que é off-label?
O termo off-label primariamente foi empregado pela indústria farmacêutica para o uso de drogas não aprovadas para determinada indicação, para um determinado grupo etário, uma determinada dosagem ou por questões administrativas. No entanto, o uso off-label é geralmente legal, a menos que viole as diretrizes éticas específicas ou regulamentos de segurança.
Um estudo publicado em 2006 descobriu que o uso off-label foi o mais comum em medicamentos cardíacos e anticonvulsivantes. A pesquisa descobriu que 73% do uso off-label teve pouco ou nenhum apoio científico.
Extrapolou-se a indicação off-label muito além do uso de medicamentos, passando a outros procedimentos ainda em fase de estudo, mas com evidências primárias promissoras e com morbidade reduzida, conforme casuísticas primárias.
A importância da neurocirurgia funcional
Os procedimentos neuromodulatórios podem ser benéficos para alguns quadros, e estão entre eles: 1) depressão refratária, 2) síndrome de adição (tabagismo, cocaína, álcool, morfina, heroína, crack, etc.), 3) obesidade e anorexia, 4) TOC (transtorno obsessivo compulsivo), 5) déficits cognitivos em síndromes demenciais e 6) déficit de memória em pacientes com lesão cerebral prévia (traumatismo craniencefálico, acidente vascular encefálico, etc.). Irei falar separadamente sobre estes tópicos.
Depressão refratária
No caso da depressão refratária, estamos falando de uma doença de alta incidência. É também o distúrbio mais prevalente na psiquiatria, e com maior índice de suicídio. Além disso, 20% destes pacientes não respondem aos protocolos vigentes, composto por uso isolado ou combinado de antidepressivos, psicoterapia, eletroconvulsoterapia e estimulação magnética transcraniana.
Estudos publicados em escolas tradicionais do Canadá, EUA e Ásia, revelam que algo em torno de 50% destes indivíduos considerados refratários conseguem responder à neuromodulação invasiva de núcleos encefálicos, com mínima morbidade e praticamente zero de mortalidade.
Transtorno obsessivo-compulsivo (TOC)
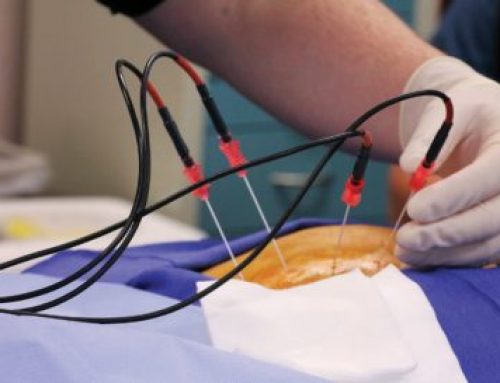
Já o transtorno obsessivo-compulsivo (TOC) é caracterizado por pensamentos irresistíveis e recorrentes (obsessivos), os quais o indivíduo procura combater, inibir ou neutralizar com comportamentos repetitivos (compulsões). Das técnicas neurocirúrgicas, as ablativas incluem a cingulotomia e capsulotomia anterior; das técnicas neuromodulatórias, a estimulação cerebral profunda.
Também é uma doença tratada primariamente pelo psiquiatra e que, na presença de resultados insatisfatórios, pode encaminhar o paciente ao neurocirurgião funcional para que a cirurgia seja realizada.
Síndrome de adição
O vício é um transtorno psiquiátrico grave com grande impacto individual e socioeconômico. Várias teorias foram propostas nas últimas décadas para explicar a origem da síndrome de adição e do comportamento de dependência.
Ela começa, na maioria das vezes, com o uso social de uma substância, que se torna uma compulsão, transforma-se em dependência e, por fim, chega a abstinência. Estruturas encefálicas como o núcleus accumbens tem um papel central na origem do problema, e intervenções psicoterapêuticas e farmacológicas para o tratamento da mesma não apresentam grandes taxas de sucesso, com recaídas ocorrendo em cerca 80% das pessoas com vício alcoólico grave.
A intervenção neurocirúrgica para dependência teve início nos anos 60 com a leucotomia (lesão no córtex frontal), utilizada para tratar pacientes com depressão, que demonstrou aliviar a necessidade de álcool e derivados do ácido barbitúrico. Recentemente, procedimentos neurocirúrgicos foram utilizados para tratar a adição à heroína pela ablação do nucleus accumbens bilateralmente.
Ademais, um relato de caso mostrou que a estimulação cerebral profunda do nucleus accumbens bilateral aliviou a dependência ao álcool de uma paciente que sofreria de agorafobia, sugerindo que essa técnica também poderia ser utilizada no tratamento da compulsão por drogas.
Obesidade
Por fim, a obesidade é uma doença crônica com importante envolvimento neuropsiquiátrico. Os centros do apetite e da saciedade no cérebro estão relacionados à sensação de reforço que está associada à ingestão de alimentos. Com base nesse conceito, a obesidade tem sido proposta como um distúrbio mental, e alguns estudos têm explorado o uso da estimulação cerebral profunda para seu tratamento.
Os centros do apetite e saciedade do cérebro são o hipotálamo lateral e o hipotálamo ventromedial, respectivamente. A literatura tem confirmado essas regiões como foco da estimulação cerebral profunda para diminuir o apetite e, deste modo, auxiliar a perda de peso.
Algumas leituras inclusive comparam a cirurgia bariátrica à estimulação cerebral profunda, e concluiu-se que, para ser equivalente à cirurgia bariátrica, a eficácia da estimulação cerebral profunda deve ser de 83%. Porém, essa análise não leva em consideração a alta taxa de complicações, de 33,4%, comparada à estimulação profunda, de apenas 19,4%. .
Outras considerações necessárias
Mais recentemente, pacientes de doenças degenerativas com progressiva alteração da memória (inicialmente recente e posteriormente a memória remanescente), assim como aqueles indivíduos com profundas alterações cognitivas e que sofreram danos encefálicos graves, como traumatismo craniencefálico ou acidente vascular encefálico, vêm passando por tratamento neuromodulatório encefálico. Estes últimos necessitam de maiores casuísticas vindas de centros médicos, embasados pela pesquisa ética e imparcial. Certamente ainda carecem de uma credibilidade que será, ou não, fundamentada por estes estudos.
Fato é que se faz urgente uma lei nacional que contemple esta opção terapêutica envolvendo todos os Estados.
A resolução do CFM (Conselho Federal de Medicina) nº 2.057/2013, no capítulo VIII (DA NEUROPSICOCIRURGIA), em seu artigo 19, informa:
“A neuropsicocirurgia e quaisquer tratamentos invasivos e irreversíveis para doenças mentais não devem ser realizados em pacientes que estejam involuntária ou compulsoriamente internados em estabelecimento de assistência psiquiátrica, exceto com prévia autorização judicial, obedecendo ao pré-requisito de fundamentação mediante laudo médico”.
- 1º Nos demais casos, segundo dos ditames da Lei nº 10.216/01 e do Código de Ética Médica, deverão ser precedidos de consentimento esclarecido do paciente ou de seu responsável legal e aprovação pela Câmara Técnica de Psiquiatria do Conselho Regional de Medicina, homologada por seu plenário.
Em seu artigo 20, escreve: “A indicação de neuropsicocirurgia deverá ser feita pelo médico assistente e respaldada por meio de laudo, por um psiquiatra e um neurocirurgião pertencentes a serviços diversos daquele do médico que a prescreveu”.